*Compartim la informació sobre la campanya de CEAFA: entorns amigables i solidaris amb la demència.*

Símptomes d’alarma en les demències
Segons l’Alzheimer’s Association, hi ha 10 símptomes d’alarma davant dels quals cal anar al metge, tot i que no és necessari que es donin tots ells. En cas que es tinguin diversos d’aquests símptomes, es recomana fer-se un examen mèdic complet.
CANVIS DE MEMÒRIA QUE DIFICULTEN LA VIDA QUOTIDIANA
La memòria comença a fallar, i aquest és un dels indicis més característics de la malaltia d’Alzheimer. La persona afectada acostuma a oblidar el que acaba de passar, el que ha fet durant el dia, però en canvi és capaç de recordar amb precisió detalls del seu passat. Sempre parla dels mateixos temes, pregunta el mateix i es fa reiterativa, de vegades obsessiva i tot. No recorda parts importants de converses recents.
Quan va a comprar, acostuma a oblidar coses, compra coses que no necessita o compra les mateixes coses diverses vegades. Oblida dates (aniversaris, compromisos socials), cites assenyalades (mèdiques, bancàries, amb amistats), adreces i telèfons familiars, noms d’amics i coneguts, etc.
No recorda on ha deixat certs objectes i no troba documents, objectes de valor o estris d’ús diari perquè els desa en llocs poc habituals, i de vegades culpa els altres d’haver-los deixat allà.
En les tasques del dia a dia que abans feia correctament, oblida o confon ingredients quan cuina (oblida la sal, confon la sal amb el sucre, oblida els galets de la sopa). I també té problemes en la gestió de la casa, com la rentadora, el rentaplats, el comandament de la televisió, la calefacció, la programació de l’alarma, el microones, el telèfon…
Igualment, una de les dificultats que s’acostumen a veure en fases inicials és que comença a tenir dificultats amb els diners (no controla el canvi de la compra, s’embolica amb les gestions bancàries, gasta més del normal, etc.).
▶ Obliden informació recent.
▶ Obliden dates o esdeveniments importants.
▶ Demanen la mateixa informació repetidament.
▶ Necessiten sistemes d’ajuda o familiars per recordar les coses.
DIFICULTAT PER PLANIFICAR O RESOLDRE PROBLEMES EN EL DIA A DIA, A CASA, A LA FEINA O EN EL TEMPS LLIURE
L’evolució de la demència fa que les persones puguin experimentar canvis en la capacitat per desenvolupar o seguir un pla o bé per resoldre algun problema, cosa que provoca dificultats per fer coses simples que abans podia fer sense dificultats. Poden tenir problemes per seguir una recepta coneguda o fer el seguiment de les factures mensuals, etc. A més, cal sumar-hi els problemes de concentració i un augment del temps per fer coses quotidianes (respecte del temps que trigaven abans). Així, doncs, la planificació o la solució de problemes senzills esdevé un maldecap. Com a exemples d’aquestes dificultats trobem la incapacitat de la persona per controlar l’economia domèstica, prendre la medicació, cuinar, recordar les regles d’un joc, etc. En aquesta fase és important ajudar la persona mantenint rutines fixes i ordenades i deixant a la vista els objectes bàsics de la vida diària. És important animar la persona perquè faci activitats senzilles de forma autònoma, encara que trigui més temps a ferles. Sentir-se independent n’augmentarà la seguretat i evitarà que es desanimi.
▶ Dificultat en el desenvolupament del pla de treball.
▶ Dificultat per seguir els passos d’una recepta de cuina.
▶ Dificultat per gestionar els comptes i rebuts mensuals.
▶ Problemes de concentració.
▶ Problemes en l’administració d’un pressupost a la feina.
▶ Dificultat per recordar les regles d’un joc conegut.
▶ Dificultat per comprendre un passatemps.
DESORIENTACIÓ EN EL TEMPS I EN L’ESPAI
L’avançament de la malaltia influeix en l’orientació en el temps i en l’espai. La persona afectada oblida dates, estacions, on es troba en un moment donat o com hi ha arribat. En un principi, es pensa que no para atenció i que no s’hi fixa, però són dificultats que solen aparèixer en les primeres fases del deteriorament. De vegades podem pensar que el fet que no sàpiga el dia del mes o de la setmana en què ens trobem pot ser una simple confusió, però el problema es fa palès quan aquestes confusions augmenten, fins al punt que no recorda la seva data de naixement, el nombre i l’edat dels fills, el seu casament, etc. A més d’aquesta desorientació en l’espai actual, també es comença a produir una desorientació en el maneig dels espais i, per tant, en rutes i trajectes en l’entorn proper. Aquestes dificultats per orientar-se en l’espai solen començar amb confusions en carrers i rutes habituals i amb dificultats en la percepció de les distàncies, de manera que la persona s’arriba a “perdre” en llocs coneguts com el barri, en utilitzar l’autobús (en una línia que agafa de forma habitual), en anar a comprar o en sortir a passejar, cosa que ocasiona una gran ansietat tant per a la persona diagnosticada com per als seus familiars, amb retrets i pors que tendeixen a incapacitar més la persona. Això provoca que la persona deixi de tenir autonomia en l’entorn més proper davant d’un incident d’aquest tipus.
Aquests problemes d’orientació són els que més incapaciten socialment, atès que marquen la diferència entre ser autònom o dependre d’una persona, fins i tot amb implicació legal subsidiària.
▶ Obliden dates importants i la data actual.
▶ Tenen dificultats per recordar on són i com hi han arribat.
▶ Experimenten dificultats per orientar-se en espais interiors coneguts.
▶ Tenen dificultats per calcular i percebre les distàncies.
DIFICULTAT PER PERCEBRE I COMPRENDRE IMATGES VISUALS
Nombrosos estudis demostren que l’Alzheimer deteriora la percepció visual i dificulta la capacitat dels malalts per reconèixer cares i objectes, amb independència dels problemes de memòria associats a la malaltia. La percepció de la cara té un paper
fonamental en la comunicació humana; per això, l’ésser humà és expert en detectar i identificar cares ràpidament, cosa que es comença a veure afectat amb el deteriorament cognitiu, amb una possible percepció errònia d’objectes (color, contrast, etc.) i cares conegudes (televisió, premsa, etc.) i de familiars.
▶ Dificultat per reconèixer una cara, objectes, colors i contrasts.
PROBLEMES DE VOCABULARI TANT EN EL LLENGUATGE ORAL COM ESCRIT
Amb la malaltia d’Alzheimer, el llenguatge es veu alterat de forma progressiva, tant en l’expressió com en la comprensió. La persona amb Alzheimer s’expressa amb frases més curtes i simples, amb un vocabulari més pobre, amb dificultats per trobar
la paraula concreta i amb dificultats per seguir i participar en una conversa. A més, comença a no entendre el que se li diu i dona respostes automàtiques (per exemple: “Què? Què has dit?”). També li costa llegir o escriure i comença a “deixar” de fer-ho, cosa que se suma a les dificultats en l’escriptura que es produeixen a mesura que avança la malaltia. Igualment, es comencen a veure dificultats per seguir un programa de televisió, una conversa o la lectura d’un llibre o d’un article del diari (cada cop llegeix menys, necessita llegir-ho tot diverses vegades i no recorda el que llegeix o ho torna a llegir sense ser conscient que ja ho ha fet abans). A més, dins d’aquestes dificultats del llenguatge, apareix una de les característiques més observades en el deteriorament: les dificultats per trobar la paraula adequada si cal definir alguna cosa, el que rep el nom d’“anòmia”. Tenen tendència a descriure el que volen sense dir-ne el nom (per exemple, en lloc de dir “Dona’m la clau de l’armari”, diuen: “Dona’m…, sí, dona, allò per obrir, on tinc les camises”). Poden arribar a confondre unes paraules amb altres a l’hora de demanar alguna cosa a un familiar.
▶ Dificultat de comprensió en una conversa, programa de televisió, diari, etc.
▶ Dificultat per trobar les paraules correctes a l’hora d’expressar-se.
▶ Ús del nom incorrecte de les coses.
OBJECTES FORA DE LLOC I DIFICULTAT PER RECORDAR ON EREN
A mesura que avança la malaltia, la persona afectada acostuma a col·locar objectes fora del seu lloc i no recorda on són. Aquest problema apareix en les primeres fases de la malaltia i provoca ansietat i gran malestar en la persona afectada i, per tant, en la família, atès que pot provocar discussions i acusacions de robatori per part de la persona afectada. El motiu pel qual es donen aquestes discussions al voltant dels objectes no està clar, però un possible factor podria ser el sentit de pertinença, la necessitat de tenir allò que és teu, la recerca de la seguretat… Davant d’una situació així és important no discutir amb la persona, donar-li la raó sobre l’objecte perdut i ajudar-la a buscar-lo. Per això, és important esbrinar els llocs habituals on deixa les coses, preparar una caixa que contingui objectes variats que es puguin utilitzar com a “comodins”, revisar el cubell de les escombraries abans de baixar la brossa i repassar els amagatalls “menys evidents”.
▶ Col·loquen coses fora de lloc i les perden.
▶ Poden acusar els altres de robar-los o haver-los amagat alguna cosa.
DISMINUCIÓ DEL BON JUDICI
El deteriorament cognitiu provoca en les persones amb demència una alteració de les funcions executives com la capacitat de judici i l’abstracció. La funció executiva comprèn diferents capacitats, com el pensament abstracte i la capacitat de planificar,
iniciar, supervisar, inhibir i regular el comportament complex. Aquesta alteració de les funcions executives té conseqüències sobre la voluntat, el judici i la planificació, i el i la seva autonomia.
La presa de decisions els resulta cada cop més difícil i experimenten canvis en el bon judici. Tenen comportaments que estan fora de lloc.
▶ Tenen dificultats per prendre decisions complexes i senzilles.
▶ Tenen tendència a prendre decisions no reflexionades.
▶ No valoren les conseqüències de les seves accions.
▶ Tenen tendència a perseverar en una idea, normalment errònia.
MANCA D’INICIATIVA EN LA FEINA I EN LES ACTIVITATS SOCIALS
La depressió acostuma a ser el primer indici de demència i es relaciona de manera directa amb l’apatia, que apareix a mesura que avança la malaltia. Com abans es reconegui, diagnostiqui i tracti aquesta manca de motivació per fer activitats que abans li resultaven gratificants, millor es podrà abordar la demència.
Quan les persones presenten apatia, la motivació i la iniciativa disminueixen. Tenen menys energia i entusiasme, i se solen aïllar socialment. Es tornen cada cop més passius tant a la feina com en la vida diària. Aquests comportaments apareixen un o dos anys abans que el pacient tingui altres símptomes relacionats amb la demència.
▶ No tenen iniciativa per fer passatemps o participar en activitats
socials o esportives.
▶ Perden les “ganes” de fer activitats que abans gaudien.
CANVIS D’HUMOR O DE PERSONALITAT
Un altre dels símptomes de l’Alzheimer són els canvis bruscos d’humor sense motiu aparent. L’humor i la personalitat varien sense que es doni una situació que ho afavoreixi.
La persona es pot sentir apàtica i sense entusiasme i fins i tot pot arribar a ser agressiva en certes ocasions. Es poden donar situacions que, sense ser rellevants per a la resta de persones, elles les percebin com amenaçadores o que provoquin una resposta de rebuig o enuig. En fases més avançades, aquesta sensació d’amenaça pot provocar una resposta d’agressió com a mecanisme de defensa, si bé en molts casos som les persones de l’entorn les que podem provocar (sense adornar-nos-en) aquesta mena de reaccions. A més, cal tenir en compte també que la por i la incomprensió formen part d’aquesta malaltia, i una persona amb demència no entén, per exemple, per què no pot sortir sola de casa o conduir. És important escoltar les seves demandes i deixar que expressin les seves idees o bé distreure la seva atenció.Pueden estar confundidos, deprimidos, temerosos o ansiosos.
▶ Poden estar confoses, deprimides, temoroses o ansioses.
▶ S’enfaden fàcilment a casa, a la feina, amb els amics…
▶ Tenen facilitat per enfadar-se davant d’una percepció d’amenaça.
▶ Tenen facilitat per enfadar-se en situacions d’imposar una idea o “portar la contrària”.

Com reconèixer una persona amb demència
Tot i que reconèixer una persona amb Alzheimer o amb una altra demència és complicat al principi de la malaltia, a mesura que avança els indicis esdevenen cada cop més evidents.
▶ Comencen a oblidar cites, noms de persones, números de telèfon i paraules d’ús comú. Alteració de la memòria a curt i llarg termini.
▶ Comencen els problemes d’atenció i la desorientació en les tres esferes: temporal, espacial i personal.
▶ Tenen dificultat per resoldre operacions aritmètiques senzilles.
▶ Poden produir-se canvis en la personalitat i en l’estat d’ànim, passant de l’alegria a la tristesa sense motiu aparent.
▶ En estats avançats es pot produir un deteriorament en la capacitat de moviment o de caminar.
▶ En estats més avançats, si la persona no està supervisada, pot vestir de forma poc habitual, amb molta roba (per exemple, amb diversos jerseis) o amb roba d’estiu quan fa fred.
▶ Poden mostrar-se porugues, desorientades i en alerta, i poden expressar pànic i fins i tot agressivitat davant de situacions desconegudes o quan no hi ha un referent familiar present.
▶ En estats avançats de la malaltia, no recorden qui són, ni on viuen, ni els noms dels familiars més propers.
▶ Poden presentar dificultats per comunicar-se. Es produeix una alteració del llenguatge, amb alentiment o disminució de la capacitat d’expressió i afàsies (incapacitat de produir o comprendre el llenguatge).
▶ Poden respondre a les preguntes de forma poc precisa o confusa, amb possibilitat de donar una resposta errònia.
▶ Poden tenir la mirada perduda en algun punt desconegut.

Com comunicar-se amb una persona amb demència
La comunicació és un acte mitjançant el qual un individu (ésser humà o animal) estableix amb un altre o altres un contacte que li permet intercanviar una determinada informació utilitzant diferents canals.
Les persones utilitzem tres tipus de llenguatge:
-El llenguatge oral: el significant (paraula), juntament amb el significat, és el signe lingüístic que es produeix a través de l’emissió de sons formats d’acord amb les regles de cada llengua o idioma.
-El llenguatge escrit: el significant (paraula) és la lletra o els diferents codis d’escriptura (braille).
-El llenguatge corporal o gestual: comunicació a través dels moviments del cos, la mirada, l’expressió de la cara, el moviment de les mans, les postures i fins i tot la distància entre els interlocutors.
El volum i el to també són elements comunicatius. L’ús de la comunicació és fonamental. Els gestos, la mirada, les carícies, etc., contribueixen a transmetre seguretat, alleugerir el dolor i millorar el benestar de la persona. Si bé és cert que cada persona és diferent, la fase en què es trobi la malaltia determinarà la seva capacitat de comprensió i expressió. Per això, és important aprendre a utilitzar el llenguatge verbal i no verbal.
PROBLEMES DE COMUNICACIÓ AL LLARG DE LA MALALTIA
Els problemes de comunicació comencen en les primeres fases de la malaltia (deteriorament cognitiu lleu i moderat). En qüestió d’uns anys, la persona evoluciona de no tenir pràcticament alteracions en l’ús del llenguatge a perdre totalment la parla, passant per presentar dificultats manifestes per trobar les paraules correctes que li permetin mantenir un discurs fluid i coherent, de vegades amb interrupcions, amb l’ús de paraules comodí (això, allò…) o amb un cert titubeig o tartamudeig que reflecteix les seves dificultats en l’ús del vocable. I tot això sumat a la manifestació de la percepció subjectiva de dificultat per recordar noms d’objectes o persones relativament conegudes per a la persona en les primeres fases de la malaltia i amb la possibilitat que es doni també una manca de consciència de les dificultats cognitives, un aspecte que va apareixent a mesura que evoluciona la malaltia.
De vegades canvia el nom dels objectes que esmenta i confon una paraula amb una altra; si se n’adona, es pot sentir malament i pot condicionar el seu caràcter, preferint romandre en silenci per por a cometre errades. Així mateix, pot mostrar desinterès per les manifestacions dels seus familiars o éssers estimats que anteriorment despertaven la seva atenció; de vagades sembla que no escolta o que no li interessa el que li expliquem, fins i tot quan ens referim a temes que en un altre moment de la seva vida haguessin centrat tota la seva atenció. Per regla general, una persona de cultura mitjana utilitza en la vida entre 2000 i 3000 paraules, però aquest nombre va disminuint progressivament amb l’evolució de la malaltia, atès que, com ja sabem, afecta des d’un principi la memòria. En la malaltia d’Alzheimer, els trastorns del llenguatge es deuen a un deteriorament de la memòria semàntica, que forma part de la memòria a llarg termini i que conté la representació permanent del nostre coneixement del món i ens permet relacionar els significants (paraules o gestos) amb els significats (objectes o accions). De vegades pot perdre el fil de la narració o no entendre de què es parla (sobretot si el diàleg es fa amb paràgrafs molt llargs entre els interlocutors o si les expressions utilitzades mostren una retòrica complexa), motiu pel qual la persona diagnosticada pot tendir a expressar-se amb frases curtes
i simples.
De la mateixa manera, a mesura que evoluciona el deteriorament, tenen dificultats greus per seguir amb atenció l’argument d’una pel·lícula o el fil conductor d’una conversa entre diversos interlocutors, i no només per les dificultats del llenguatge, sinó també per la influència d’altres dificultats d’atenció i concentració. La comprensió del contingut de llibres o articles de diari que siguin molt extensos els resulta gairebé impossible; això té a veure amb el deteriorament de la memòria de treball i de l’emmagatzematge de la informació disponible per al funcionament normal en la comunicació, a més de la influència d’altres dificultats en altres funcions cognitives. En fases moderades tenen tendència a divagar, a mesclar idees i a recórrer a reiteracions en l’ús d’arguments, amb insistència o recurrència als mateixos temes, i amb les dificultats indicades sobre l’ús adequat de les paraules, cosa que pot aparèixer en funció de l’evolució de les dificultats d’articulació. Finalment, en l’última fase del deteriorament, el vocabulari es redueix de manera significativa i arriba a ser gairebé nul.
Una altra característica del deteriorament cognitiu relacionada amb la comunicació i amb la pèrdua del “filtre” cognitiu que tots tenim (i que preocupa i altera les famílies) és la que es pot produir en fases moderades-greus de la malaltia, quan la persona afectada fa comentaris inoportuns que no són propis de la seva personalitat o utilitza paraules vulgars o paraulotes quan no ho havia fet mai en la vida, i pot arribar a dir el primer que li passa pel cap sense haver pensat abans en les conseqüències del missatge.
Quant al llenguatge escrit, va evolucionant igualment al llarg de la malaltia, però com que és una característica apresa amb un component motor tot dependrà d’aspectes com el nivell cultural i l’ús que aquesta persona ha fet de l’escriptura. En qualsevol cas, es podrà anar veient un canvi en la forma d’escriure, així com faltes d’ortografia, repeticions de lletres, omissions, canvis d’unes lletres per altres en una paraula, com també una tendència en algunes persones a escriure amb una grandària de lletra més petita o a començar escrivint en una grandària adequada i anar reduint la lletra. També s’observaran cada cop més dificultats per escriure “recte” en un full. Aquesta pèrdua progressiva de l’escriptura arribarà a ser molt problemàtica en fases moderades-greus de la malaltia.
Respecte de l’habilitat lectora, en fases inicials es troba preservada; per tant, podem comptar amb aquesta habilitat com a instrument que facilita la feina en les tasques del dia a dia o d’estimulació cognitiva, però s’anirà perdent progressivament fins a arribar a suposar un problema important en fases moderades-greus del deteriorament.
Ara bé, no és el mateix mantenir la capacitat lectora que ser capaç d’entendre el que diu el text. Tal com hem dit abans, la comprensió lectora és un procés cognitiu que es veurà afectat des de fases lleus-moderades, en funció de la complexitat del text. En termes tècnics, direm que les persones amb demència aniran presentant alteracions del llenguatge o afàsies. La definició seria la següent: trastorn del llenguatge oral, amb signes possibles tant en l’emissió d’elements sonors (expressió) com en la comprensió, a conseqüència de les lesions neurològiques ocasionades per la malaltia
degenerativa. Algunes de les transformacions que presenta el llenguatge en les demències lleus-moderades
són:
• Parafàsies: la persona fa pauses en el llenguatge per buscar les paraules. Substitueix fonemes (fonèmiques) o utilitza altres vocables (semàntiques) per expressar el que vol dir. Exemple: “Porta’m la…, la…, la gartera” (per cartera = fonèmica). “Porta’m la…, la…, la pastera” (per cartera = semàntica).
• Anòmia: la reducció del vocabulari disponible impedeix a la persona trobar els noms, verbs, etc. que un comunicant necessita per emetre correctament el seu discurs. Exemple: “Encén el…, el…” (per llum).
• Circumloqui: atès el canvi en el llenguatge, per poder dir el que necessita, la persona diagnosticada utilitza aquest tipus de construccions, que cada cop utilitza més sovint. Exemple: per demanar el rellotge, la persona diu “Porta’m allò que em poso aquí [s’assenyala el canell], el que em serveix per mirar l’hora”.
• Paraula òmnibus: ús de paraules generals que utilitzem per a la comunicació de qualsevol contingut (això, allò, cosa, etc.). Exemple: “dona’m això” en lloc de dir “dona’m la jaqueta”. Això passa quan no troba la paraula adequada per a l’objecte en
qüestió.
Tot això va fent que perdi fluïdesa i riquesa en la comunicació, que el seu llenguatgepresenti moltes anòmies i parafàsies, i que utilitzi circumloquis i paraules òmnibus. La seva comunicació i discurs reflecteix la pobresa de pensament i la disminució de les capacitats creatives derivades de les pèrdues que s’estan produint en els diferents àmbits cognitius: l’atenció, la concentració, la capacitat de judici i, especialment, la memòria. Tot això explica l’empobriment i la simplicitat de les seves narracions o descripcions dels fets, com també la dificultat per a l’abstracció i la síntesi d’idees, és a dir, per extreure
conclusions després d’un diàleg. Cal tenir en compte que, cap a les fases finals, la persona diagnosticada perd la iniciativa
per entaular diàlegs o converses i es limita a respondre breument quan li demanem que parli o a mantenir un cert mutisme.
De vegades, la persona diagnosticada pot aportar alternatives improvisades per escapar d’aquesta sensació molesta d’estar perduda en el discurs recorrent a temes fora de context o a llocs comuns, interrompent el procés de comunicació en curs o manifestant el seu sentiment de malaptesa i enuig.
Quant a la comunicació no verbal, és a dir, els tons, els gestos, la distància interpersonal o el volum de veu, que té una gran importància perquè, com sabem, ens facilita i completa la comunicació verbal, està preservada en demències lleus i es va deteriorant progressivament en les moderades, sobretot pel que fa a la comprensió de gestos poc comuns o fora de context, que es poden interpretar erròniament i donar lloc a equívocs i a possibles moments d’alteració conductual. Per això, és molt important tenir cura no només del que diem, sinó també de com ho diem, com també ho és assegurar-nos que la persona diagnosticada no hagi interpretat erròniament el nostre missatge.
Les persones d’edat avançada, amb pèrdues sensorials importants, com la visió (presbícia) o l’audició (presbiacúsia), poden tenir més limitacions en la comunicació verbal i no verbal, motiu pel qual cal revisar i corregir tant com sigui possible (mitjançant l’ús d’ulleres i audiòfons) aquestes pèrdues sensorials per minimitzar-ne l’impacte en els problemes que ja desencadena per si sola la demència.
RECOMANACIONS PER MILLORAR LA COMUNICACIÓ
▶ Evita sorolls i distraccions.
▶ Mantén la calma i la paciència i dona temps perquè
pensi i s’expressi.
▶ Situa’t davant la persona i mantén el contacte visual.
▶ No parlis de la persona diagnosticada amb altres persones
com si no hi fos davant.
▶ Anima-la a conversar, però sense forçar-la si no vol.
▶ Canvia el tema de conversa quan les preguntes o les explicacions no tinguin sentit.
RECOMANACIONS PER MILLORAR LA COMUNICACIÓ VERBAL
▶ Parla clar i lentament.
▶ Exposa els missatges de forma directa i concreta, sense generar cap mena de dubte.
▶ Utilitza frases curtes i un vocabulari senzill.
▶ Emfatitza les paraules clau.
▶ Fes servir un to de veu suau.
▶ Reformula les preguntes que no entengui bé amb un llenguatge senzill i clar.
▶ No discuteixis, ni cridis, ni critiquis, ni infantilitzis la persona.
▶ Utilitza l’humor com a eina per connectar amb la persona, però prescindeix dels dobles sentits que poden portar a confusió.
RECOMANACIONS PER MILLORAR LA COMUNICACIÓ NO VERBAL
▶ Somriu i mantén la calma.
▶ Gesticula poc.
▶ Mostra afecte perquè la persona se senti còmoda i segura.
▶ Intenta no transmetre preocupació, tristesa, disgust o inseguretat.
▶ Si és possible, mostra visualment el que vols transmetre.

La desorientació
Al llarg del curs de la malaltia d’Alzheimer, poden aparèixer diferents símptomes psicològics i conductuals com la desorientació, de vegades associada a dèficits cognitius.
En la fase lleu es produeix la desorientació temporal, en què és freqüent confondre un dia de la setmana amb un altre o oblidar el dia exacte del mes, cosa que provoca que no vagi a cites mèdiques o reunions amb amics, que se li oblidin els aniversaris, etc. A més d’aquest deteriorament, cal sumar-hi la desorientació espacial, que es dona quan la persona comença a desorientar-se en llocs poc coneguts o en grans superfícies. En la fase moderada s’agreuja la desorientació temporal i espacial i la persona es pot perdre en entorns més propers i coneguts, com ara el seu propi barri. La possibilitat que la persona es desplaci a altres zones habituals és bastant probable; per tant, és important que la família posi els mitjans necessaris perquè, en cas de desorientació, es pugui localitzar la persona.
En la fase greu, la desorientació en el temps i l’espai és total, i la persona necessita suport constant per moure’s pel seu entorn, ja que no és capaç de reconèixer les diferents estances de la llar.
Les múltiples associacions de familiars de malalts d’Alzheimer utilitzen l’anomenada teràpia d’orientació a la realitat (TOR) per a aquest tipus de pacients amb l’objectiu de preservar el màxim temps possible l’orientació i d’evitar les carències que es produeixen per la malaltia. Aquesta teràpia no farmacològica preveu que la persona amb Alzheimer o amb una altra demència prengui consciència de la seva situació en el temps (orientació temporal) i en l’espai (orientació espacial), respecte de la seva pròpia persona (orientació personal).
COM ACTUAR
▶ Apropa’t a la persona que es mostra desorientada de manera tranquil·la i relaxada.
▶ Presenta’t de forma educada i pregunta-li si la pots ajudar en alguna cosa.
▶ És possible que no recordi on viu ni sàpiga contactar amb la seva família. Resta importància a aquest fet per no inquietar-la més. Mostra-li el teu suport.
▶ Revisa si porta algun identificador o telèfon de contacte.
▶ Parla-li de forma suau i tranquil·litzadora. Adapta el discurs a la persona desorientada. Si veus que no t’entén, utilitza frases més curtes i simples.
▶ Evita la confrontació; discutir no ajudarà a resoldre el problema. Si veus que no et comprèn o està nerviosa, és millor trucar a la policia perquè l’ajudi.
▶ De vegades, la desorientació i el nerviosisme poden produir una certa agressivitat; intenta mantenir la calma, dona-li espai perquè es desfogui i intenta distreure-la canviant de tema (pregunta-li on va néixer, explica-li alguna cosa…).
▶ Truca al 112. És possible que la família ja hagi denunciat la seva desaparició als cossos i forces de seguretat i sigui més fàcil localitzar la família.
En cas que la persona amb demència surti de la seva residència habitual i creiem que pot estar desorientada:
▶ Es recomana a les famílies que, davant d’un diagnòstic de demència, tinguin la precaució d’escriure les dades personals
de la persona en un penjoll, polsera identificativa o etiqueta o que utilitzin un dispositiu GPS.
▶ Contacta amb el 112 i ells et redirigiran a la policia corresponent.
▶ No esperis 24 hores per presentar la denúncia; ves a l’autoritat competent més propera a la teva residència.
▶ Facilita una fotografia recent, una descripció detallada i tots els trets físics que la caracteritzin, la roba amb què anava vestida en el moment de la desaparició, el lloc i l’hora en què va desaparèixer, els llocs habituals per on acostuma a caminar,
informació rellevant sobre la persona quant al diagnòstic, el grau d’autonomia, la medicació que estigui prenent i si portava targetes o mòbil.
L’actuació de les forces i cossos de seguretat de l’Estat pot variar en funció dels protocols establerts per cada cos i segons la circumstància sobrevinguda, però les actuacions generals que realitzaran per intentar localitzar les persones desorientades
seran:
▶ Difusió de la desaparició de la persona en totes les bases de dades connectades entre si.
▶ Realització de les primeres comprovacions.
▶ Activació dels recursos assignats en aquests casos.
▶ Atenció personalitzada amb la família.
▶ Manteniment d’un canal de comunicació amb les novetats sorgides de la investigació amb la família.
▶ Suport psicològic i assessorament, si així ho requereix la circumstància i la família ho necessita.

Com actuar amb una persona amb demència enl’entorn veïnal
La demència no només afecta la persona que la pateix, sinó també la família i, sobretot, el cuidador principal. L’estrès personal i emocional que suposa exercir la cura requereix una bona planificació per poder gestionar la malaltia a llarg termini. En general, i per desgràcia, les demències comporten un cert estigma social que afecta negativament totes les famílies que hi conviuen. Cal, doncs, involucrar el conjunt de la societat per aconseguir “entorns amigables” i solidaris amb les demències, cosa que en contribuirà a la normalització, evitarà situacions d’exclusió i rebuig i promocionarà espais on les persones amb demència puguin viure en un ambient que no les exclogui, puguin exercir els seus drets de participació en la societat i puguin romandre el màxim temps possible dins del seu entorn.
Quan s’informa del diagnòstic, es desencadena un torrent de sensacions i emocions dins la família i s’inicia el camí cap a l’acceptació de la malaltia. Mentrestant, la vida continua i cal mantenir les rutines habituals, sobretot al principi de la malaltia, en què la persona afectada sent la necessitat de tirar endavant de forma autònoma.
L’entorn veïnal és un element clau per evitar l’exclusió social de les famílies afectades per la demència. Per això, és molt important l’empatia de l’entorn veïnal, que ha de connectar amb la persona afectada per demència i veure-la com una persona, més enllà de la seva malaltia.
És recomanable que la família avisi l’entorn veïnal de la situació perquè, en cas que es produeixi una situació anormal, com ara un episodi de desorientació al veïnat o al bloc mateix, puguin ajudar la persona a tornar a casa o avisar la família.
Les demències, al principi de la malaltia, no representen cap obstacle per continuar fent les coses que es feien anteriorment; és més, convé que es continuïn fent. Per aquest motiu, no hem d’excloure la família de l’entorn veïnal ni de la societat en general.
Així doncs:
▶ Informa’t del tipus de demència que té la persona i de com aquest fet està afectant la família, sense extreure conclusions pròpies.
▶ En una conversa en grup, quan t’hagis de comunicar amb la persona amb demència, fes-ho directament com ho faries habitualment, sense excloure-la.
▶ Continua amb els costums habituals (passejades, prendre alguna cosa al bar, viatjar, fer activitats d’oci…) amb la persona diagnosticada o amb la persona cuidadora.
▶ Informa la família sobre les reunions veïnals.
▶ Continua convivint amb la persona al centre cívic (en cas que hi vagis) i no l’excloguis.
▶ Informa-la de les activitats del barri.
▶ Preocupa’t de les necessitats de la persona afectada i de la persona cuidadora.
La cura d’una persona amb demència recau fonamentalment en la família. No obstant això, persones properes a la família, amics, veïns i usuaris de centres de gent gran, centres cívics o altres activitats d’oci i temps lliure acostumen a conèixer la malaltia de la persona i a participar d’alguna forma en la convivència, protecció i relació amb ella.
Per aquest motiu, és important ajudar l’entorn veïnal i les seves amistats a comprendre què poden fer i a entendre la persona amb demència; cal explicar-los com han d’iniciar una conversa amb ella i, sobretot, cal resoldre els dubtes que se’ls plantegin
perquè així se sentin més capacitats per donar suport a la família.
La transformació de la percepció i consideració de la societat envers la malaltia d’Alzheimer augmenta el grau de coneixement, acceptació i complicitat envers les persones afectades i els seus familiars cuidadors, cosa que en redueix l’estigmatització, rebuig i exclusió i contribueix a mantenir i crear oportunitats per participar en la comunitat com a ciutadania activa de ple dret. L’entorn veïnal pot contribuir a fomentar una “societat no excloent” amb les persones amb Alzheimer.
▶ Informa’t sobre les demències per comprendre millor la persona afectada i la persona cuidadora.
▶ No discriminis ni tinguis prejudicis, ja que és una forma d’estigmatitzar les persones afectades per la malaltia.
▶ Evita corregir la persona amb Alzheimer si comet un error o se li oblida alguna cosa.
▶ És important fer que la persona se senti segura i protegida.
▶ Una característica de la malaltia és la pregunta repetitiva.
Aquesta situació produeix sobrecàrrega; per això, és important no perdre la paciència i respondre o dirigir la conversa
en una altra direcció.
▶ És possible que el caràcter de la persona que has conegut fins ara hagi canviat; per aquest motiu, cal que no et prenguis seriosament una mala resposta, un mal gest o una empipada.
▶ Parla-li de forma suau i tranquil·la i adapta el discurs a la persona. Si veus que no t’entén, utilitza frases més curtes i simples.
▶ No discuteixis amb la persona amb demència; és possible que no t’entengui i una discussió podria generar-li més ansietat. Evita la confrontació: discutir no ajuda en absolut; al contrari, pot provocar que es posi més nerviosa. És preferible canviar de tema o treure-li importància al motiu que l’ha provocada.
▶ Si creus que la persona pot estar desorientada, apropa-t’hi de forma tranquil·la i relaxada i recorda-li qui ets. Si saps on viu, acompanya-la; si no, avisa la família. Mentre espereu la família, intenta esbrinar si té alguna necessitat (set, gana, cansament…). Intenta no fer-li gaires preguntes que la puguin inquietar i parla de temes variats i distesos fins que arribi la família.
▶ De vegades, la desorientació i el nerviosisme poden produir una certa agressivitat; intenta mantenir la calma, dona-li espai perquè es desfogui i intenta distreure-la canviant de tema (pregunta-li on va néixer, explica-li alguna cosa…).
▶ Si sospites que la persona està desorientada i en coneixes la família, avisa-la; si no respon o no la coneixes, truca al 112.
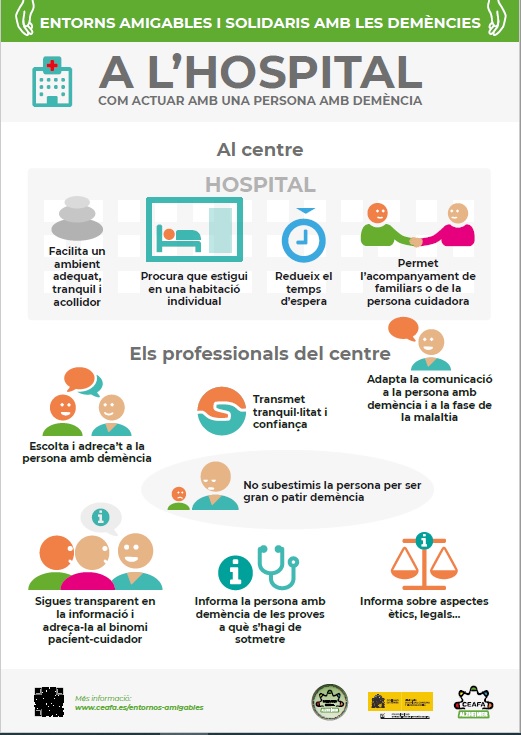
A l’hospital
L’hospitalització de persones amb demència és bastant habitual a causa de malalties que poden estar associades o no amb la demència (com ara problemes cardíacs, una fractura…). Aquests ingressos trastoquen les rutines de la persona amb demència i la de les persones que se n’encarreguen, motiu pel qual és necessari crear entorns amigables perquè l’hospitalització sigui menys complicada per a tothom.
Un dels trastorns més habituals que pateixen les persones amb demència és l’estat confusional agut o delírium hospitalari d’origen psicològic que es produeix en les persones grans hospitalitzades i, més freqüentment, en persones amb demència. Aquest trastorn provoca deliris, desorientació, ansietat, agitació, somnolència… Les conseqüències d’aquest trastorn per a les persones hospitalitzades provoquen un augment de la comorbiditat i de la mortalitat. Així mateix, afecta els familiars o cuidadors, ja que no estan acostumats a veure la persona amb aquests símptomes i això els genera encara més estrès i sobrecàrrega.
Per aquest motiu, convé crear en entorn amigable amb les demències i millorar en certs aspectes com l’ambiental (que l’habitació tingui una bona il·luminació i es pugui distingir si és de dia o de nit), tot mantenint l’ordre i evitant sorolls innecessaris. Cal una comunicació clara, senzilla i amb un to adequat per part dels professionals, i no practicar-li cap
cura específica sense haver-l’hi explicat primer i haver-li demanat que col·labori. Són importants també la reorientació, per recordar-li la data i l’hora; la mobilització, sempre que sigui possible, per mantenir-lo actiu; i una nutrició i hidratació adequades.
Respecte dels familiars o cuidadors, convé que es cobreixin les seves necessitats per evitar-los la sobrecàrrega, estrès i ansietat que genera la cura continuada d’un familiar en un entorn diferent al de casa. Per això, és important valorar aspectes com la informació, la comoditat del cuidador, que passarà moltes hores amb el seu familiar, el suport dels professionals, la proximitat amb la persona malalta i la seguretat que està ben atesa.
PERSONAL DE RECEPCIÓ/ADMISSIÓ LA PERSONA ACOMPANYANT O FAMILIAR
▶ Informa el personal de recepció/admissió que la persona té algun tipus de demència, com també sobre qualsevol particularitat o necessitat que tingui.
▶ Si és possible, demana una habitació individual o que es facin els tràmits necessaris per poder tenir-la i així evitar problemes derivats de la malaltia.
LA PERSONA DE RECEPCIÓ/ADMISSIÓ
▶ Acull la persona (i l’acompanyant), mira-la i adreça-t’hi per explicar-li on ha d’anar i quina serà la seva habitació, intentant transmetre tranquil·litat i atenció.
▶ Mira de facilitar-li una habitació individual.
PERSONAL D’ATENCIÓ DIRECTA LA PERSONA ACOMPANYANT O FAMILIAR
▶ Informa els professionals sanitaris que la persona té demència.
▶ Comunica els gustos, necessitats i dificultats de la persona.
▶ Deixa que sigui la persona mateixa, en tant que sigui possible, qui exposi aquestes necessitats o dificultats.
▶ Acompanya la persona fent-li més còmoda l’estada i procura continuar amb les rutines diàries.
PERSONAL SANITARI EN RELACIÓ AMB EL BINOMI PACIENT/CUIDADOR
▶ Afavoreix l’acompanyament familiar de la persona malalta en tot moment (en observació a urgències, proves
diagnòstiques, ingressos i trasllats en ambulàncies de suport vital bàsic, estada hospitalària, etc.).
▶ Informa el binomi familiar/persona malalta adaptant el missatge i el contacte al perfil de la persona amb demència, sobretot si és jove.
▶ Evita que tant la persona amb Alzheimer com la família tinguin contacte i proximitat amb altres persones si això els genera ansietat o estrès.
EN RELACIÓ AMB LA PERSONA MALALTA
▶ Intenta reduir al màxim el temps d’espera per accedir a les proves diagnòstiques (ateses les dificultats conductuals i la desorientació que pot presentar la persona segons la fase de la malaltia en què es trobi).
▶ Presenta’t i mostra-li que està segura en la teva companyia.
▶ Crea un respecte positiu incondicional.
▶ Adapta la comunicació a cada persona i a la fase de la malaltia en què es trobi.
▶ Adreça’t a la persona amb demència i no la tractis com si fos un nen petit. Pregunta-li a ella primer què li passa, on li fa mal, com es troba (abans d’adreçar-te al familiar o acompanyant com si ella no hi fos o la seva opinió no fos important).
▶ Escolta la persona i observa les seves reaccions.
▶ Dona-li tranquil·litat i transmet-li que el sistema de salut hi és per atendre-la.
▶ Explica-li de forma que ho pugui entendre què li passa i què ha de fer: quines proves li faran, quines són les fases de la malaltia i els símptomes…
▶ Crea un respecte positiu incondicional.
▶ Informa-la de forma clara i comprensible sobre la malaltia que tingui (ja sigui la demència o la malaltia per la qual està hospitalitzada) i sobre els símptomes, les manifestacions, l’evolució i els recursos.
▶ Recorda-li, en cas que sigui necessari, els seus drets en aspectes ètics i legals, com ara les voluntats anticipades o el testament vital.
▶ Fes les proves diagnòstiques necessàries per afavorir la derivació a l’especialista corresponent.
▶ No en subestimis els símptomes o tractament (tant en relació amb la demència com amb qualsevol altra malaltia) pel fet de ser una persona gran o per tenir diagnosticada una demència.
EN RELACIÓ AMB L’ENTORN
▶ Selecciona un ambient adequat, tranquil i accessible per a la consulta.
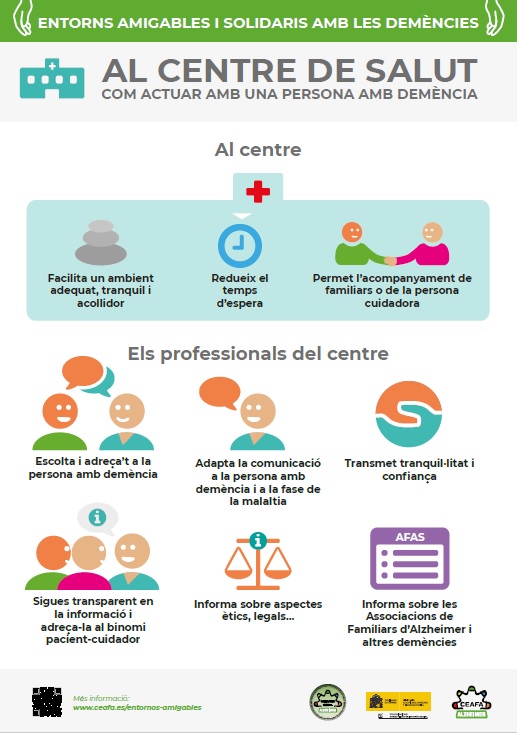
Al centre de salut
L’Organització Mundial de la Salut ha treballat l’envelliment actiu cap a una atenció primària adaptada a les persones grans en què els centres i el personal d’atenció primària parin especial atenció als aspectes següents: la informació, l’ensenyament i la formació; els sistemes de gestió de l’atenció primària adaptats a les persones grans; i l’entorn físic accessible, net i segur al centre. Cal fer un pas més i que aquesta atenció es reflecteixi en el tracte envers les persones amb demència i els seus familiars cuidadors, de manera que es generin entorns amigables i solidaris amb elles que els resultin afavoridors i que n’evitin el malestar i situacions com ara:
▶ Desorientació en no conèixer el lloc on es troben.
▶ Ansietat pel temps d’espera.
▶ Estrès pel trencament de les seves rutines.
▶ Nerviosisme en trobar-se amb més gent a la sala d’espera.
▶ Intranquil·litat per no comprendre que hi fan allà.
▶ Inquietud atesa la seva malaltia.
▶ Malestar en no reconèixer el lloc on es troben.
ADREÇAT AL PERSONAL DE RECEPCIÓ O ADMINISTRACIÓ
▶ Selecciona un ambient adequat per a la sala d’espera, separat si cal d’altres persones.
▶ Intenta reduir al màxim el temps d’espera per accedir a la consulta (ateses les dificultats conductuals i la desorientació que pot presentar la persona segons la fase de la malaltia en què es trobi).
PERSONAL D’ATENCIÓ DIRECTA RECEPCIÓ I ENTORN
▶ Selecciona un ambient adequat, tranquil i accessible per a la consulta.
▶ Evita que tant la persona amb Alzheimer com la família tinguin contacte i proximitat amb altres persones si això els genera ansietat o estrès.
▶ Intenta reduir al màxim el temps d’espera per accedir a la consulta (ateses les dificultats conductuals i la desorientació que pot presentar la persona segons la fase de la malaltia en què es trobi).
▶ Afavoreix l’acompanyament familiar de la persona malalta en tot moment (a urgències, proves diagnòstiques, ingressos i trasllats en ambulàncies de suport vital bàsic, estada hospitalària, etc.).
COMUNICACIÓ
▶ Presenta’t i mostra-li que està segura en la teva companyia.
▶ Informa el binomi familiar/persona amb demència a la consulta adaptant el missatge i el contacte al perfil de la persona amb demència, sobretot si és jove.
▶ Adreça’t a la persona amb demència; no la infantilitzis. Pregunta-li a ella primer què li passa, on li fa mal, com es troba (abans d’adreçar-te al familiar o acompanyant com si ella no hi fos o la seva opinió no fos important).
▶ Escolta la persona i observa les seves reaccions.
▶ Adapta la comunicació a cada persona i a la fase de la malaltia en què es trobi.
▶ Tingues cura especialment del moment del primer diagnòstic; dedica el temps necessari a donar la informació oportuna. És un cop brutal per a qualsevol persona, que requereix un moment delicat d’atenció, escolta i desfogament.
▶ Crea un respecte positiu incondicional.
▶ Informa de forma clara i comprensible sobre la malaltia i els seus símptomes, manifestacions, evolució i recursos.
▶ Dona tranquil·litat i confiança, i fes-li saber que el sistema de salut hi és per atendre-la.
RECOMANACIONS
▶ Informa sobre els aspectes ètics i legals i sobre on cal adreçar-se (per exemple, sobre aspectes com les seves voluntats anticipades o el seu testament vital).
▶ Informa sobre la possibilitat de preguntar al treballador social del centre de salut sobre les prestacions i serveis a què pot accedir (per exemple, la valoració de la dependència).
▶ Dona suport tant a la persona amb demència com a la persona familiar cuidadora al llarg de la malaltia.
▶ Incideix perquè s’avanci cap a una història clínica sociosanitària.
▶ Fes proves de cribratge per afavorir la derivació a l’especialista.
▶ No en subestimis els símptomes o tractament (tant en relació amb la demència com amb qualsevol altra malaltia) pel fet de ser una persona gran o per tenir diagnosticada una demència.
▶ Pots donar informació a la família sobre associacions de familiars perquè puguin trobar un espai on se’ls ajudi a entendre la malaltia.
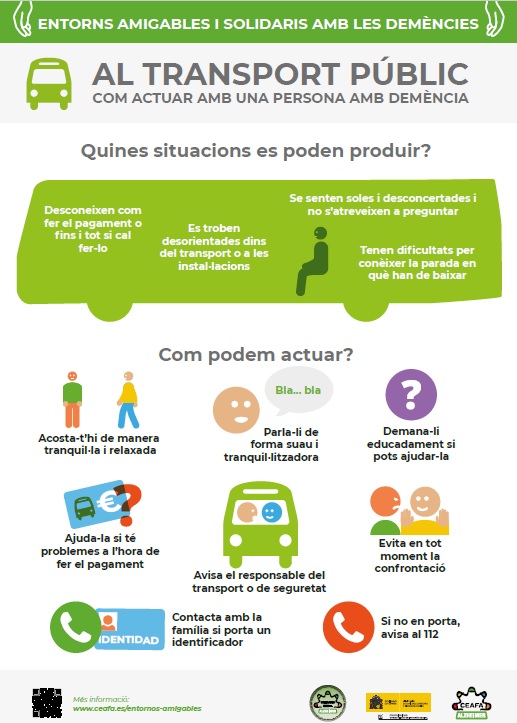
Al transport públic
Problemes que poden tenir les persones amb demència en relació amb el transport públic:
▶ Desconeixen com fer el pagament del transport o si cal pagar per accedir-hi.
▶ Poden tenir dificultats per reconèixer o recordar a quina parada han de baixar.
▶ Es poden desorientar dins del transport públic perquè no recorden què hi fan allà o perquè no reconeixen l’entorn (carrers, parades…).
▶ Es poden desorientar a les instal·lacions del mitjà de transport (marquesines de la parada de l’autobús, andanes del metro o tren…) i no saber on són ni a qui es poden adreçar.
Actuació amb una persona desorientada en el transport:
▶ Si observes que algú no sap com accedir al transport (problemes a l’hora de comprar el bitllet o utilitzar-lo per accedir-hi), apropa-t’hi amablement i demana- li si necessita ajuda. Assegura’t que sap on va.
▶ Si veus que algú no baixa del transport (un cop finalitzat el recorregut), pregunta-li si necessita ajuda. I si veus que la persona pot estar desorientada, avisa el responsable del transport o el personal de seguretat.
▶ Apropa’t a la persona que es mostra desorientada de manera tranquil·la i relaxada.
▶ Presenta’t de forma educada i pregunta-li si la pots ajudar en alguna cosa.
▶ És possible que no recordi on viu ni sàpiga contactar amb la seva família. Resta importància a aquest fet per no inquietar-la més. Mostra-li el teu suport.
▶ Parla-li de forma suau i tranquil·litzadora. Adapta el discurs a la persona desorientada. Si veus que no t’entén, utilitza frases més curtes i simples.
▶ Evita la confrontació; discutir no ajudarà a resoldre el problema. Si veus que no et comprèn o està nerviosa, és millor trucar a la policia perquè l’ajudi.
▶ De vegades, la desorientació i el nerviosisme poden produir una certa agressivitat; intenta mantenir la calma, dona-li espai perquè es desfogui i intenta distreure- la canviant de tema (pregunta-li on va néixer, explica-li alguna cosa…).
▶ En cas que la persona estigui desorientada, avisa el responsable del transport o el personal de seguretat.
▶ Truca al 112. És possible que la família ja hagi denunciat la seva desaparició als cossos i forces de seguretat i sigui més fàcil localitzar la família.
L’actuació de les forces i cossos de seguretat de l’Estat pot variar en funció dels protocols establerts per cada cos i segons la circumstància sobrevinguda, però les actuacions generals que realitzaran per intentar localitzar les persones desorientades seran:
▶ Difusió de la desaparició de la persona en totes les bases de dades connectades entre si.
▶ Realització de les primeres comprovacions.
▶ Activació dels recursos assignats en aquests casos.
▶ Atenció personalitzada amb la família.
▶ Manteniment d’un canal de comunicació amb les novetats sorgides de la investigació amb la família.
▶ Suport psicològic i assessorament, si així ho requereix la circumstància i la família ho necessita.

El maltractament en les demències
Les persones amb demència representen un col·lectiu vulnerable i més exposat a abusos i possibles maltractaments tant físics com psicològics. L’avançament de la malaltia provoca l’augment de les limitacions de la persona amb demència a nivell físic i psicològic, l’increment del nivell de dependència dels seus familiars i cuidadors professionals i més indefensió, cosa que, en cas d’abús, provoca que quedi exposada als valors, educació i humanitat de tercers.
Detectar el maltractament és sovint complicat a causa de l’aïllament social que pateixen aquestes persones, la seva negativa o incapacitat per comunicar-ho, la poca conscienciació dels professionals i la discriminació que habitualment pateix aquest col·lectiu.
Per això, cal que els professionals de la salut, els serveis socials i la societat en general es preocupin i prenguin consciència del maltractament que pateixen moltes persones amb demència i hi intervinguin.
LES DIFERENTS FORMES DE MALTRACTAMENT
Hi ha nombroses definicions sobre el concepte de maltractament, i una d’elles és tractar amb crueltat, duresa i desconsideració una persona. Una altra és el comportament violent que causa danys físics o morals. El que és evident és que hi ha diferents tipus de maltractaments (negligència, físic, psicològic, violació dels drets bàsics, sexual,
econòmic i abandonament).
▶ El maltractament per negligència és la incapacitat de la persona responsable de la cura per respondre de manera adequada a les necessitats que requereix la persona amb demència. És la forma més habitual de maltractament i pot ser intencionada o
no. Les negligències més habituals són la neteja personal o de l’entorn, l’alimentació i l’administració i control de la medicació.
▶ El maltractament físic és qualsevol acció, no accidental, que provoqui o pugui provocar danys físics o malaltia.
▶ El maltractament psicològic es manifesta a través del rebuig actiu, l’aïllament, els insults, les amenaces o les crítiques reiterades.
▶ La violació dels drets fonamentals suposa comprometre la llibertat, la seguretat, la dignitat, l’honor, la intimitat, etc., de la persona malalta.
▶ El maltractament sexual és un assetjament que implica tocament dels genitals, agressió verbal, violació…
▶ El maltractament econòmic es refereix a l’estafa, furt, robatori, ús indegut o fraudulent de diners o béns.
▶ També és maltractament la subjecció física i l’administració farmacològica sense control ni protocol d’actuació.
▶ L’internament involuntari sense control judicial també suposa una forma de maltractament.
ELS DIFERENTS AGRESSORS
En relació amb la persona amb demència, el maltractament es pot donar en el si de la família, en la institució que l’atén o dins de la comunitat.
Els agressors de persones amb demència poden ser familiars cuidadors, altres familiars, cuidadors professionals o assistents al domicili, o professionals dels diferents serveis o centres on les atenen.
En aquest sentit, el maltractament es pot produir al domicili propi, a les institucions on viuen (residències o habitatges tutelats) o en els serveis que reben (centres de dia, centres d’atenció diürna, atenció a domicili, assistència personal, etc.).
Les persones amb Alzheimer i altres demències sovint no poden identificar o denunciar conductes que atempten contra elles o contra el seu patrimoni, ja sigui perquè les seves dificultats cognitives els ho impedeix, perquè no s’atreveixen a denunciar-ho o perquè no saben que certes conductes lesives són denunciables. Per això, és molt important parar atenció a qualsevol indicador que pugui alertar sobre un possible cas de maltractament o desatenció. A continuació es detallen els indicadors
més freqüents en cada cas:
Indicadors de maltractament físic
▶ Queixa d’agressió física
▶ Lesions, talls, ferides, encetades, laceracions, hematomes, alopècies, cremades
▶ Caigudes i lesions sense explicació
▶ Fractures múltiples
▶ Ferides en zones ocultes i amb un grau d’evolució diferent
▶ Desnutrició, deshidratació, pèrdua de pes
▶ Abús/pèrdua de receptes; errors en la medicació
▶ Manca d’higiene personal i externa
▶ Canvis freqüents de metge o de centre assistencial
Indicadors de maltractament psicològic
▶ Canvis en els hàbits alimentaris
▶ Problemes per dormir
▶ Actitud de temor, confusió, resignació
▶ Passivitat, retraïment, aïllament
▶ Baixa autoestima, depressió
▶ Indefensió, desesperança, ansietat
▶ Contradiccions o relats impossibles que no obeeixen a confusió mental
▶ Vacil·lacions i renúncia a conversar obertament
▶ Evasió de contacte i comunicació verbal amb cuidadors
▶ Ira o por envers els cuidadors
▶ Canvis de caràcter o agitació davant del responsable del maltractament
▶ Tothom deixa de banda la persona amb demència
Indicadors de maltractament sexual
▶ Queixes d’agressió sexual
▶ Conducta sexual que no coincideix amb les relacions habituals i la personalitat anterior de la persona
▶ Canvis en la conducta sense explicació (agressió, retraïment, automutilació…)
▶ Queixes freqüents de mal abdominal o hemorràgies vaginals o anals sense explicació
▶ Infeccions genitals recurrents o hematomes al voltant dels pits o a les zones genitals o paragenitals
▶ Peces íntimes esquinçades, tacades o ensangonades
▶ Dolor, esgarrapades o lesions a la regió anal, genital o abdominal
▶ Dificultat en caminar o seure per lesions a la zona genital
▶ Malalties de transmissió sexual o cistitis
▶ Problemes amb els catèters sense explicació
Indicadors de maltractament econòmic
▶ Manifestació expressa que manipulen els seus efectes personals sense la seva autorització
▶ Pèrdua de diners, moviments sospitosos als comptes, retirades de diners irregulars o despeses atípiques no justificades
▶ Canvis de testament quan se’n dubta de la capacitat per prendre decisions
▶ Signatures “falsificades” a “persones que no saben o no poden escriure”
▶ Desaparició de valors, dipòsits, documents o peces de valor
▶ Atencions que no concorden amb els seus ingressos o mitjans
▶ Manca de confort i comoditats quan la persona disposa de recursos per gaudir-ne
▶ Problemes de salut física o mental sense tractament (pròtesis, cadires…)
Indicadors de negligència/abandonament
▶ Queixa d’abandonament
▶ Brutícia, pudor de femta o orina
▶ Erupcions a la pell no tractades
▶ Pediculosi
▶ Úlceres per pressió
▶ Malnutrició o deshidratació
▶ Malalties no tractades
▶ Incompliment terapèutic
▶ Deteriorament progressiu de la salut sense causa evident
▶ Medicació excessiva o insuficient
▶ Condicions d’inseguretat/barreres arquitectòniques
▶ Roba inadequada
▶ Deixar sola una persona en un hospital o centre sanitari
▶ Deixar sola a casa una persona gran impedida durant molt de temps
Delictes o faltes més freqüents poden ser:
▶ Delictes contra la vida: homicidi, assassinat.
▶ Delictes contra la integritat física: lesions en qualsevol de les seves formes. En aquest cas, el codi penal preveu una
major gravetat de les conductes i del seu càstig quan la víctima és una persona especialment vulnerable que conviu amb l’autor.
▶ Delictes contra la llibertat: detenció il·legal, segrest.
▶ Delictes d’amenaces o coaccions.
▶ Tortures i altres delictes contra la integritat moral.
▶ Delictes contra la llibertat i indemnitat sexuals: agressions, abusos, assetjament…
▶ Delictes contra la intimitat i el dret a la pròpia imatge.
▶ Delictes contra l’honor.
▶ Delictes d’abandonament de família o de persones amb discapacitat necessitades de protecció especial per incomplir els deures legals d’assistència inherentsa la tutela o de prestar l’assistència necessària legalment establerta per al manteniment dels seus familiars que ho necessitin.
▶ Delictes contra el patrimoni:
-Furt, robatori. En el cas del furt, es preveu com una situació agreujant el fet de posar la víctima o la seva família en una situació econòmica greu o que s’hagi realitzat abusant de les seves circumstàncies personals o de la seva situació de desemparament.
-Administració deslleial del patrimoni: “els qui, tot i tenir facultats per administrar un patrimoni aliè, emanades de la llei, encomanades per l’autoritat o assumides mitjançant un negoci jurídic, les infringeixin i s’excedeixin en el seu exercici i, d’aquesta manera, causin un perjudici al patrimoni administrat”.
COM ACTUAR
D’una banda, des de les institucions públiques i entitats que ofereixen qualsevol servei per a persones amb demència (en tots els àmbits: salut, serveis socials, etc.), resulta imprescindible disposar de procediments, protocols i mecanismes de coordinació per a la detecció i denúncia a temps de qualsevol d’aquestes situacions.
Així mateix, és fonamental adaptar els serveis d’atenció a víctimes i les comissaries de policia per facilitar el procés de denúncia per part de les persones amb demència o les seves famílies.
Finalment, la implicació i compromís de la ciutadania és fonamental i s’articula en dos aspectes:
1. Parar atenció a qualsevol indicador que pugui alertar que s’està produint algun tipus de maltractament o desatenció, com ara maltractament físic, maltractament psicològic, maltractament sexual, maltractament econòmic, negligència/ abandonament.
2. Denunciar qualsevol situació de maltractament de què tinguin coneixement o sospita.
En aquest sentit, cal recordar que:
▶ Qualsevol persona que presenciï la comissió d’un delicte té l’obligació de denunciar- lo (davant la policia, el jutjat o la fiscalia).
▶ En particular, les persones que, per raó dels seus càrrecs, professions o oficis, tinguin notícia d’algun delicte públic, estaran obligades a denunciar-lo immediatament si es tracta d’un delicte flagrant.
▶ En els delictes perseguibles a instàncies de la persona agreujada, el Ministeri Fiscal també podrà denunciar si es tracta d’una persona desvalguda o necessitada d’una protecció especial, com és el cas de les persones amb Alzheimer o altres demències.
▶ Qualsevol persona pot denunciar davant la policia, el jutjat o la fiscalia qualsevol fet delictiu de què tingui sospita.
ON ADREÇAR-SE PER DENUNCIAR UNA SITUACIÓ DE MALTRACTAMENT O DELICTE CONTRA UNA PERSONA AMB DEMÈNCIA
▶ Si coneixes algun cas de maltractament, no dubtis a contactar amb el 112, on derivaran la teva sospita als cossos i forces de seguretat competents perquè investiguin el cas.
▶ Hi ha altres opcions per denunciar el maltractament d’una persona gran, com són el Cos Nacional de Policia, el Jutjat de Guàrdia o el Ministeri Fiscal, l’Associació per a la investigació del maltractament a la gent gran (EIMA) al telèfon 943 724 311, l’Associació de lluita contra el maltractament a la gent gran (ALMAMA) al telèfon 639 667 491 i la Confederació Estatal de Gent Gran Activa (CONFEMAC) al telèfon 900 656 566. També et pots adreçar als serveis socials, al sistema de salut i a les associacions de familiars de persones amb Alzheimer i altres demències.
Telèfons disponibles segons la Comunitat Autònoma:
ANDALUSIA: Telèfon d’atenció a la gent
gran, 900 858 381
ARAGÓ: Telèfon de la gent gran, 900
252 626
CASTELLA I LLEÓ: 112
CANÀRIES: Telèfon d’atenció a la gent
gran, 900 707 020
GALÍCIA: 112
CATALUNYA: 012
COMUNITAT DE MADRID: 900 101 011
EXTREMADURA: 112
CANTÀBRIA: 112
CEUTA: 112
MELILLA: 112
LA RIOJA: 016
NAVARRA: 112
ASTÚRIES: 112
PAÍS BASC: 900-840 111
BALEARS: 112
CASTELLA-LA MANXA: 112
MÚRCIA: 112
COMUNITAT VALENCIANA: 112
QUINES MESURES DE PROTECCIÓ DAVANT DEL MALTRACTAMENT ES PODEN ACTIVAR AMB CARÀCTER URGENT
DESPRÉS D’AQUESTA DENÚNCIA
L’autoritat judicial podrà establir amb caràcter urgent mesures de protecció per evitar casos de maltractament o delicte contra persones amb Alzheimer o altres demències (al marge del curs del procediment judicial per depurar les corresponents responsabilitats civils o penals). Aquestes mesures poden ser:
▶ Privar la persona denunciada del dret a residir o anar a determinats llocs.
▶ Prohibició d’acostar-se a la víctima o als familiars que es determinin.
▶ Prohibició de comunicar-se amb la víctima o amb els familiars que es determinin.

